|
第104节 胰腺疾病
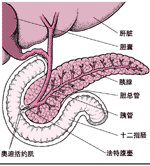
胰腺为一尖叶形腺体,约12.5cm长。它被胃下缘和十二指肠所覆盖。胰腺有两个主要的功能:分泌含有消化酶的胰液进入十二指肠;分泌胰岛素和胰高血糖素(见第147节)进入血液,此为稳定血糖所必需的两种激素。
胰腺还大量分泌碳酸氢钠进入十二指肠,以中和胃酸。碳酸氢钠经结合小管进入位于胰腺中央的胰腺管,胰腺管再与来自胆囊和肝脏的胆总管汇合成法特壶腹,并在奥迪括约肌处进入十二指肠。
|
|
| -
急性胰腺炎 |
急性胰腺炎是胰腺的一种急性炎症,其病情可轻可重,甚至能威胁生命。
正常情况下,胰腺分泌胰液经胰管进入十二指肠。胰液中含有消化酶和抑制因子,后者使前者处于无活性状态。在胰液排泌进入十二指肠的途中,胰酶被激活。胰管若发生堵塞(如胆结石嵌顿于奥迪括约肌处)则使胰液的排出停止。通常,这种堵塞是暂时的,仅引起较轻的损伤,如果这种堵塞持续下去,可远远超过抑制因子的作用而激活胰腺内聚积的酶,此激活的酶开始消化胰腺自身的细胞,引起严重的炎症。
胰腺损伤使酶渗出,并进入血流或腹膜腔,引起腹腔内的激惹和炎症(腹膜炎)或其他器官的炎症。胰腺产生激素,尤其是产生胰岛素的部分通常不受损伤或影响。
大约80%的急性胰腺炎住院病例是由胆结石和酗酒引起。由胆结石引起的急性胰腺炎中,女性是男性的1.5倍;由酗酒引起的急性胰腺炎中,男性是女性的6倍。引起急性胰腺炎的胆结石可以嵌于奥迪括约肌而堵塞胰管的开口,但大多数胆结石通过此进入肠道。每日饮酒120ml以上并持续几年,可以造成胰腺内小管阻塞,最终引起急性胰腺炎。饮酒或暴饮暴食可加重急性胰腺炎的病情。还有一些其他原因也可引起急性胰腺炎。
| |
. 症状
几乎每一个急性胰腺炎病人都会在上中腹部,即胸骨下面出现剧烈的腹痛,并穿透到背部。仅极少数情况下,腹痛可首先发生于下腹部,突然发生,在数分钟内发展到最剧烈程度,疼痛持续而剧烈,有穿透性疼痛的性质,并持续数天。即使用大剂量麻醉剂注射,通常也不能完全缓解。咳嗽、活动和深呼吸都可使疼痛加剧;直立或前倾体位可使腹痛有些缓解。大多数病人有恶心和呕吐,有些病人则仅有严重的干呕。
一些病人,尤其是酗酒引起者,可能除中度腹痛外无其他症状。还有一些病人感到很难受,呈重病容,出汗,脉搏快(每分钟100~140次)而弱,呼吸急促。肺部炎症可能是呼吸加快的原因。
疾病初起时,体温可正常,但几小时后体温升高到38℃~38.5℃。血压可高可低,但在病人站立体位时,常有血压下降,并出现头晕。病情加重时,病人对其周围事物的注意力越来越淡漠,有的几乎意识丧失。偶尔,病人的白眼仁(巩膜)变为黄色(黄疸)。
1/5的急性胰腺炎病人发生上腹部膨隆,可能是因为胃的运动和肠内容物停滞(称为胃肠麻痹)所致,或发炎肿大的胰腺将胃向前推移所致。液体也可能聚积于腹腔内(腹水)。
在严重的急性胰腺炎(坏死性胰腺炎),血压可能下降,甚至引起休克。重症急性胰腺炎是致命性的疾病。
. 诊断
有特征性的腹痛常使医生考虑到急性胰腺炎的可能,特别是当病人有胆结石病史或饮酒史。检查时,医生常能发现病人腹肌紧张。听诊腹部时,可以发现肠鸣音减弱。
 一项单独的血液化验检查不能对急性胰腺炎作出诊断,但一些检查能证实本病。胰腺产生的两种酶,即胰淀粉酶和脂肪酶在血液中的浓度常常在起病的第1天就开始升高,在第3~第7天恢复正常。但有时候,因为以前发生急性胰腺炎时已使大量胰腺组织破坏而余下很少的细胞能产生这些酶,则血液中酶的水平不会增高。重症急性胰腺炎病人常因胰腺或腹腔内出血而使其血红细胞数下降。 一项单独的血液化验检查不能对急性胰腺炎作出诊断,但一些检查能证实本病。胰腺产生的两种酶,即胰淀粉酶和脂肪酶在血液中的浓度常常在起病的第1天就开始升高,在第3~第7天恢复正常。但有时候,因为以前发生急性胰腺炎时已使大量胰腺组织破坏而余下很少的细胞能产生这些酶,则血液中酶的水平不会增高。重症急性胰腺炎病人常因胰腺或腹腔内出血而使其血红细胞数下降。
腹部X线检查可显示扩张的肠袢,偶尔发现一个或多个胆结石。超声波检查可发现胆囊内和有时位于胆总管内的胆结石,也可以探查到肿胀的胰腺。
计算机体层摄影(CT)探查胰腺大小的改变特别有用,重症病人和有并发症如血压特别低的病人应作该检查。因为CT检查的影像很清楚,它能帮助医生作出准确的诊断。
在重症急性胰腺炎,CT检查有助于判断预后。如检查结果显示胰腺仅有轻度肿胀,则预后良好,若显示胰腺大面积坏死,则预后不好。
通常,内镜逆行胰胆管造影(能显示胆总管和胰管结构的一种X线检查方法)只有在怀疑胰腺炎的原因是胆总管结石时才做。检查时,医生将内镜经病人口腔插入十二指肠,到达奥迪括约肌,然后注入造影剂,即可在X线下观察,若发现结石,则可用内镜将结石取出。
. 治疗
大多数急性胰腺炎都需要住院治疗。因为进食和饮水会刺激胰腺产生更多的酶,因此即使是轻度的急性胰腺炎,病人也必须禁食任何食物和饮料,而通过静脉输液补充液体和营养。经鼻插入胃管来抽吸胃液和气体,尤其对持续恶心和呕吐的病人更有必要。
通常,重症急性胰腺炎病人会住进重症监护病房,严密监视其生命体征(脉搏、血压和呼吸频率)。还常常记录尿量,抽血检查各种指标,包括红细胞压积、血糖水平、电解质、白细胞计数和酶的浓度变化等。
病人要禁饮禁食2周,有时甚至达6周,靠静脉输液提供营养。经鼻插入的胃管持续抽吸,使胃内保持空虚状态。还常常经胃管给予抗酸剂以防止溃疡发生。
通过静脉输液维持病人的血容量,并严密监视其心脏功能。面罩或鼻管吸氧能增加血氧水平。若供氧仍不足,可使用呼吸机帮助呼吸。常常需要用药物来减轻剧烈疼痛。
偶尔,在重症急性胰腺炎的最初几天,可能需要外科手术治疗。例如,手术可以治疗由外伤引起的胰腺炎,或者经手术探查可明确诊断。有时,在发病1周以后病情恶化,仍需要手术来清除感染灶和坏死的无功能的胰腺组织。
发炎的胰腺再发生感染是很危险的,特别是在发病1周以后。有时医生发现病人在其他症状开始缓解后,全身情况仍恶化、发热和白细胞计数升高,则怀疑病人发生了感染。血培养和CT扫描可作出诊断。用一细针经皮穿刺可抽取胰腺感染物标本用于检查。感染需要用抗生素和外科手术治疗。
有时,胰腺内可形成假性囊肿,其内充满了胰酶、液体和组织碎片,扩张得像一个气球。如果假性囊肿长大并引起疼痛或其他症状,则需要作减压治疗。如果假性囊肿迅速长大、感染、出血或将要破裂,则需进行紧急减压治疗。根据假性囊肿的部位,可采用经皮肤针刺抽吸几周或外科手术治疗来减压。
若急性胰腺炎是由胆结石引起,其治疗取决于疾病的严重性。如果胰腺炎是轻度的,可在症状缓解之后再切除胆囊。如果胆结石引起了重症胰腺炎则需作内镜治疗或外科手术治疗。手术包括切除胆囊和清理胆总管。对伴有其他疾病的老年人,常首选内镜治疗,但如果内镜治疗失败,仍需要进行外科手术治疗。
|
|
|
|
| -
慢性胰腺炎 |
慢性胰腺炎是胰腺的长期的持续性炎症。
在美国,慢性胰腺炎最常见的原因是酗酒,其他原因包括先天性结构变异、胰管良性狭窄或胰腺癌引起的胰管梗阻。极少数情况下,重症急性胰腺炎使胰管狭窄导致慢性胰腺炎。在许多情况下,慢性胰腺炎找不到原因。
在热带国家(如印度、印度尼西亚和尼日利亚)儿童和青年人不明原因的慢性胰腺炎可发生糖尿病和胰腺钙的沉积,最初症状常由糖尿病引起。
| |
. 症状
慢性胰腺炎的症状通常分两类:一类是程度不同的中腹部持续性疼痛。另一类是胰腺炎的间断发作,其症状类似于轻到中度的急性胰腺炎,有时疼痛较严重并持续数小时或几天。不管哪一类情况,随着分泌消化酶的胰腺细胞逐渐被破坏,最终不再发生疼痛。
由于消化酶减少和食物吸收不充分,病人排出量多、味酸的粪便。粪便色浅、油腻,甚至含有脂肪小滴。吸收不良也导致体重减轻,最后,由于分泌胰岛素的胰岛细胞逐渐破坏而发生糖尿病。
. 诊断
根据病人的症状或急性胰腺炎的病史可疑诊为慢性胰腺炎。血液检查对慢性胰腺炎的诊断不如对急性胰腺炎有用,但也可显示淀粉酶和脂肪酶水平升高。血液检查还可能出现血糖水平升高。
腹部X线检查和超声波扫描可显示胰腺中有无结石。内镜逆行胰胆管造影可显示胰管扩张、狭窄或胰管中的结石。CT扫描除可显示这些异常外,还可了解胰腺的大小、形状和质地特征。与内镜逆行胰胆管造影不同,CT扫描不需要使用内镜。
. 治疗
在发病期间,严禁饮酒。禁食和静脉输液使胰腺和肠道休息,可缓解疼痛。但是,常常仍需使用麻醉止痛剂来缓解疼痛。
以后,每天进食4~5次低脂低蛋白高碳水化合物饮食有助于减少疼痛发作和程度。病人仍需严格禁酒。如果疼痛持续存在,应寻找有无并发症,如胰头的炎性肿块或假性囊肿,前者可能需要手术治疗,后者如长大引起疼痛,则必须行减压治疗。
如果病人有持续性疼痛,又没有发现并发症,通常可以进行胰腺神经封闭注射缓解疼痛。如果这种治疗无效,则需要进行外科手术。例如,对胰管有扩张的病人,经手术在胰管和小肠间搭桥能使70%~80%的病人疼痛得到缓解。对胰管无扩张者,可行胰腺部分切除术。若炎症主要累及胰尾(远离十二指肠的部分称胰尾),则可行胰尾切除术。若胰头受累,则可行胰头和十二指肠切除术。这些手术可使60%~80%的病人缓解疼痛。在过去饮酒的病人中,只有那些能处理好术后糖尿病的病人才可作胰腺部分切除术。
口服胰酶片或胶囊能帮助食物吸收,减少粪便内脂肪,但仍不能完全解决问题。必要时,可在用胰酶的同时使用液体抗酸剂或H2受体阻滞剂。通常,经这些治疗后,病人会增加体重、大便次数减少、粪便中脂肪滴消失,总体感觉也会好些。若这些治疗无效,病人可尝试低脂食物,还应注意补充脂溶性维生素(维生素A、D和K)。 |
|
|
|
| -
胰 腺 癌 |
胰腺癌是起源于胰管上皮细胞的恶性肿瘤。
大约90%的胰腺恶性肿瘤是腺癌。女性发病更常见,大约是男性的2倍,黑人稍多于白人,大量吸烟者比不吸烟者发病多2~3倍。有慢性胰腺炎的病人患此病的危险性更大。
随着人类寿命的延长,此病在美国越来越常见。在50岁以前发病率很低,诊断此病的平均年龄为55岁,其原因还不清楚。
| |
. 症状
典型的胰腺癌在肿瘤长大到一定程度前没有症状。因此,80%的病人在诊断时,肿瘤已经扩散(转移)到胰腺周围淋巴结、肝或肺。
最初出现的典型症状是疼痛和体重下降。90%的病人在诊断时已有腹痛,通常是一种穿透至背部的严重上腹痛,体重比标准体重减少10%以上。
大约80%的胰腺癌发生在胰头(靠近十二指肠和胆总管的部分)。因此,由胆总管梗阻所致黄疸是一个早期的典型症状。有黄疸的病人,不仅皮肤发黄,而且白眼仁(巩膜)和其他组织也会黄染,并常常伴有全身瘙痒。
胰体和胰尾(胰腺的中间部分和最远离十二指肠部分)的肿瘤可以梗阻引流脾脏血液的静脉,导致脾脏肿大和胃食管周围的静脉曲张。如果这些曲张的静脉,尤其是食管的静脉破裂,可引起严重出血。
. 诊断
此病早期诊断困难。当怀疑胰腺癌时,最常用的检查方法是超声波扫描、CT和内镜逆行胰胆管造影。若能取得胰腺活检标本作显微镜检查则可确定诊断。在CT或超声波引导下,经皮肤用细针穿刺可获得胰腺活检标本。从肝脏取标本活检可以判断胰腺肿瘤是否转移到肝脏。如果非常怀疑为胰腺癌,而上述检查结果没有异常,可作外科手术探查。
. 预后和治疗
预后非常差。少于2%的胰腺癌病人在诊断后能存活5年。对那些癌肿尚未扩散者,治愈的唯一希望是外科手术治疗,切除胰腺或胰腺和十二指肠。即使做了这样的手术,无论进一步如何治疗,也只有10%的病人能存活5年。
轻度的腹痛可用阿司匹林或扑热息痛来缓解。上腹部剧烈疼痛可通过向前弯腰、向下埋头和抬高双膝,口服可待因或吗啡等药物减轻症状。神经封闭以阻断疼痛感觉可使70%~80%病人的剧烈疼痛得以缓解。口服酶制剂能治疗胰消化酶缺乏。如发生糖尿病,需用胰岛素治疗。 |
|
|
|
| -
胰腺囊腺癌 |
囊腺癌是胰腺癌的一种罕见类型,其预后要比胰腺腺癌好得多。在行手术治疗时,仅20%的癌肿有扩散。如果癌肿没有扩散时行全胰腺切除术,65%的病人有存活至少5年的机会。
|
|
|
| -
胰岛素瘤 |
胰岛素瘤是胰腺肿瘤的一种罕见类型,它分泌胰岛素。胰岛素是降低血糖水平的一种激素。
只有10%的胰岛素瘤是恶性肿瘤。
| |
. 症状
胰岛素瘤的症状由低血糖引起,发生于病人数小时未进食时,最常见于清晨空腹时。症状类似于各种精神疾病和神经系统疾病的表现,包括头痛、精神错乱、视力异常、肌肉无力、烦躁不安以及病人性格的改变等。低血糖达一定程度时甚至可引起意识丧失、惊厥和昏迷。也可出现类似焦虑症发作的症状,包括头昏、虚弱、四肢发抖、心悸、出汗、发怒和神经紧张。
. 诊断和治疗
胰岛素瘤的诊断困难,常需要病人住院,在严密监视下,空腹至少24小时,有时甚至空腹达72小时后,出现低血糖症状,此时抽取血液检查其血糖浓度和血胰岛素水平。若结果显示出血糖浓度很低和很高的胰岛素水平,则提示胰岛素瘤的存在。然后必须准确将肿瘤定位,可用CT和超声波扫描检查,但有时仍需行外科手术探查才能定位肿瘤。
胰岛素瘤的治疗是外科手术切除。 |
|
|
|
| -
胃泌素瘤 |
胃泌素瘤是一种胰腺肿瘤,它产生过多的胃泌素,刺激胃分泌胃酸和酶,引起消化性溃疡。
大多数该病患者都有几个胃泌素肿瘤分散在胰腺内或胰腺旁。大约一半的肿瘤是恶性的。
有时,胃泌素瘤是遗传性疾病多发性内分泌瘤(见第149节)的一部分。该肿瘤起源于多种内分泌腺的细胞,如胰腺分泌胰岛素的细胞。
| |
. 症状和诊断
胃泌素瘤分泌过多的胃泌素,引起的症状称为佐-埃综合征。其症状包括胃、十二指肠以及肠道其他部位的消化性溃疡所引起的轻到重度的腹痛,还可发生胃肠道穿孔、出血和梗阻,有时是致命性的。但在一半以上的胃泌素瘤患者中,其症状的轻重程度相似于其他原因引起的消化性溃疡。35%~40%的病人,首先出现的症状是腹泻。
当病人频繁发作严重的消化性溃疡,且对常规的抗溃疡治疗无效时,应怀疑胃泌素瘤的诊断。血液学检查可发现胃泌素水平异常增高。通过鼻腔插入胃管抽取胃液标本检查可显示很高的胃酸水平。因为这种肿瘤通常都很小,且多个散在,因此常难以进行肿瘤的定位。可用于检查胃泌素瘤的影像学检查有CT、超声波扫描和动脉造影术。
. 治疗
大约20%没有多发性内分泌腺瘤的病人,能通过外科手术切除治愈。在术前和那些非手术治疗的病人,均可采用标准抗溃疡药物治疗,如西米替丁、雷尼替丁和法莫替丁等,用以减轻症状。如果无效,还可应用从其他途径强烈抑制胃酸的药物,如奥美拉唑。如果仍然无效,就需要作外科手术切除全胃。这种手术没有切除肿瘤,但胃泌素不再刺激胃,症状也就没有了。全胃切除后,需要每天进行维生素B12和钙的补充治疗。
如果恶性肿瘤已经扩散到身体其他部位,则应用抗癌药物(化疗),可有助于减少肿瘤细胞的数量和减低胃泌素水平。但是,这些方法对这种致死性的肿瘤转移,无能为力。 |
|
|
|
| -
胰高血糖素瘤 |
胰高血糖素瘤是一种肿瘤,产生胰高血糖素,升高血糖水平,引起特征性的皮疹。
大约80%的这类肿瘤是癌,但其生长缓慢,许多病人在诊断后可存活15年或更长。发病平均年龄为50岁,80%为女性。
| |
. 症状和诊断
高血糖引起糖尿病的症状(见第147节)。病人常有体重下降。血液学检查显示贫血和较低的血脂浓度。但90%的病人最突出的临床表现是脱落红褐色皮疹(坏死性移行性红斑),开始出现于腹股沟区,然后移至两侧臀部、双上肢前臂、双下肢,并出现平滑、光亮的橘红色舌质改变。口角也有皲裂。
血中很高的胰高血糖素水平即可诊断本病,进一步通过血管造影和腹部手术探查可定位肿瘤。
. 治疗
理想的治疗是切除肿瘤,消除所有症状。但如果肿瘤不能切除或肿瘤已经扩散,则应用抗癌药降低血胰高血糖素水平,减轻症状。药物奥曲肽也能降低胰高血糖素水平,消除红斑、恢复食欲、增加体重。但奥曲肽可能升高血糖水平。可用含锌的软膏治疗皮肤红斑,有时还需静脉输入氨基酸和脂肪酸治疗皮肤红斑。 |
|
|
