|
第 73 节 癫 痫
大脑异常放电在临床上可以表现为痫性发作,反复出现的痫性发作,则称为癫痫。
"痫性发作"和"惊厥"虽然有时用法相近,但二者的概念不同,表现也不一样。大脑受到任何刺激都可能引起痫性发作。痫性发作的人群中,2/3终生只发作一次,另1/3则出现反复发作称为癫痫。
发作时的表现取决于大脑异常放电影响的部位。小灶异常放电,患者可只有轻微的嗅觉和味觉异常。如果受累的脑组织范围较大,则出现惊厥,全身的肌肉强直和阵挛。发作时患者可能有短暂的意识障碍、意识丧失、肌肉强直、小便失禁,然后呈意识模糊状态。痫性发作前患者常有先兆,如异常嗅觉、味觉或癫痫快要发作的强烈预感,这些感觉有时令人愉快,有时又让人感到不悦。大约20%的癫痫病人发作前有先兆。
痫性发作通常持续2~5分钟,发作停止后,患者可以出现头痛、肌痛、感觉异常、意识模糊、极度疲乏,谓之发作后状态。患者对发作过程通常没有记忆。
有两种癫痫或痫性发作几乎只在儿童期出现,这就是婴儿痉挛症(Salaam癫痫)和高热惊厥。婴儿痉挛症主要表现为突然的屈颈、弯腰动作,可伴有上肢屈曲或下肢伸直,发作仅持续数秒钟,但一天内可反复发作多次。很多患者后来转化为其他类型的癫痫。3岁以下的小孩易发病,大部分患儿有智力障碍和精神发育迟滞。抗痫药物不易控制发作。
发热可引起3个月到5岁的小孩高热惊厥,其发病率为4%,常有家族倾向。患儿终生多只发病一次,每次发作的时间小于15分钟。高热惊厥患儿以后发展为癫痫的可能性稍大。
请点击查看相关图表 - 大脑不同部位病变所致癫痫的症状
|
|
|
| -
癫 痫 |
癫痫的特点为反复出现的痫性发作。
大约2%的人曾有一次以上痫性发作。这些人群中,有1/3可反复发作(癫痫)。25%的成人癫痫患者可以找到病因,如脑电图检查出现异常脑电活动、磁共振发现脑组织小瘢痕等。有些病例,这种缺陷是由出生时或以后的脑外伤引起的小瘢痕所致。某些特殊类型的癫痫(如青春期肌阵挛性癫痫)可能由遗传引起。未发现脑部受损证据,病因不得而知的癫痫,称为特发性癫痫。
特发性癫痫患者大多在2~14岁出现首次痫性发作。2岁以前发病者,通常都有大脑缺陷、代谢障碍或发热等病因。25岁以后发病的癫痫,则多可能是脑外伤、脑卒中、脑肿瘤或其他疾病。
癫痫可由声音、闪光、电视画面甚至接触身体某部诱发。甚至轻微的刺激都可以使癫痫再次发作。强烈的刺激,如服用某些药物、血氧水平过低、低血糖等可以诱使非癫痫者出现痫性发作。
| |
. 症状
根据痫性发作的特点进行分类。单纯部分性发作时,脑部异常放电范围小,且局限于一定区域,其表现取决于脑受累的部位,可以是感觉、运动异常,也可以是精神失常。左侧中央前回管理上肢的脑区出现异常放电,右上肢即可出现抖动或抽搐;前额叶深部嗅觉区出现异常放电,患者可以闻到浓烈的,令人愉快或不愉快的气味。精神异常患者表现出似曾相识感时,原来陌生的环境也会变得很熟悉。
杰克逊癫痫的症状开始于肢体的一部分,如手或脚,接着按大脑皮质运动区的顺序扩展。复杂部分性(精神运动性)发作开始1~2分钟内,患者与周围环境失去联系,出现摇晃,无目的地奇怪地活动四肢,发出无意义的声音,也听不懂别人的话并且拒绝别人提供的帮助。意识模糊持续数分钟后,患者可以完全恢复正常。
强直-阵挛发作(大发作)通常起源于脑部小范围的异常放电,放电很快扩散到邻近脑区引起全脑功能失调。特发性全面性发作的癫痫患者,脑部异常放电范围广泛,一开始就引起广泛的功能丧失。强直-阵挛发作时,患者可以表现为短暂的意识障碍、全身肌肉强直、头转向一侧、牙关紧闭、全身肌肉阵挛、小便失禁。发作以后可有头痛、意识模糊、极度疲劳。患者对癫痫过程中发生的事一般没有记忆。
失神发作(小发作)大多始于儿童期,常在5岁前发病。不表现抽搐,仅出现双眼凝视、眼睑眨动或面肌抽动。全过程持续10~30秒,患者可以呼之不应,但不出现摔倒或抽搐。
患者反复抽搐,发作间歇期意识也不能恢复,称为癫痫持续状态。由于大脑广泛、持续的异常放电,导致肌肉剧烈收缩而惊厥,患者不能正常呼吸,此为癫痫最严重的状况,是临床急诊,如处理不及时,患者心脏和大脑会因负荷过重而永久损害,甚至导致死亡。
. 诊断
有意识丧失、痉挛、躯体抽动、小便失禁或突然意识模糊、失神,可考虑癫痫。真正的癫痫并非人们想象的那样普遍,很多意识丧失或行为异常并不是由大脑异常放电引起。
目击者的描述对医生确诊很有帮助。一般而言,目击者能准确叙述发作时的情况而患者做不到。提供确切的、发作当时的情况对诊断很重要,包括发作出现的快慢,是否有肌肉异常运动如头、颈、面肌的痉挛,舌头是否咬破,小便是否失禁等;发作持续时间、恢复快慢也很重要,医生还需了解患者的感受,是否有预兆,如声、光刺激诱因等。
除了解发作当时的情况,还应做脑电图以诊断癫痫。脑电图可以了解脑电活动状况,无痛,也没有危险。通常的方法是在患者头皮上粘贴电极以记录脑电脉冲。因为睡眠缺乏后异常放电的出现率较高,所以脑电检查有时要特意安排在患者缺睡16~24个小时后进行。
检查脑电图的目的是寻找异常放电的证据。脑电图未发现异常放电也仍然可能存在异常,因为脑电图检查的时间有限,即使是癫痫病人在错过了痫性发作时所作的脑电图也可表现为正常。
一旦确诊为癫痫,应做更多的检查以寻找可以治疗的病因。如查血了解血糖、血钙和血钠水平;肝、肾功能是否正常;检查白细胞计数,白细胞增高常提示感染。通常进行心电图检查以了解患者是否有引起脑供血不足的心律失常,这种异常可以引起意识丧失。应常规进行CT或磁共振成像(MRI)检查以确定患者是否存在脑瘤、陈旧性脑卒中、小瘢痕或脑外伤。有时应行腰椎穿刺以了解患者是否存在颅内感染。
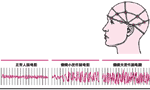 癫痫发作时的脑电活动 癫痫发作时的脑电活动
脑电图是对大脑电活动的记载。脑电图检查简便而无痛,一般只需在被检者头皮上粘贴约20个小电极,即可记录正常情况下的脑电活动。然后,对患者进行各种刺激,如闪光以诱发痫性发作。痫性发作时,脑电活动加快,产生锯齿波型。记录到这种脑电波有助于确诊癫痫。不同类型的癫痫具有不同的波型。
. 治疗
如果患者的病因可以医治,如脑瘤、感染、血糖或血钠异常,应首先治疗。一旦这些状况得到纠正,也许不必对痫性发作本身进行治疗。如果未能找到病因、病因不易治疗或不能完全治愈,应使用抗痫药物以预防进一步发作。只有时间能证明患者是否会再次发作。1/3的患者有复发,而另外2/3的患者终生只发病一次。一般而言,反复发作需服用抗痫药物,仅一次痫性发作者不需用药。
癫痫应该控制,因为猛烈快速的肌肉收缩可以引起身体受伤甚至骨折,意识突然丧失可能引起摔倒或因事故而发生严重外伤,大发作时剧烈的电活动可以引起轻度的脑损害。但一生中只发数次者无严重脑损伤。虽然只发作一次不会影响智力,但多次发作可以导致智力障碍。
抗痫药物可以完全控制半数以上大发作并大大减少另外1/3患者的发作频率,小发作者效果较差。半数药物治疗者可在发作终止后完全停止服药。没有对所有癫痫类型都有效的药物,某些患者仅服一种药即可控制发作,而另一些病人则需服用数种药物。
癫痫持续状态为临床急症,医生应尽快给患者静注大剂量抗痫药以终止发作。发作过程中应注意保护患者防止外伤。
抗癫痫药起效的同时也带来一定副作用,许多药物可引起思睡,小孩则引起兴奋。医生应定期化验血液以了解这些药物是否已影响到肾、肝或血细胞。服用抗痫药者应了解可能的副作用,一旦出现症状应立即告诉医生。
抗痫药物的剂量很重要,应该大到足以控制发作但又不产生严重的副作用。出现副作用后应调整剂量并检测血药水平。患者应遵医嘱服药,无医生许可不应同时服用其他药物,因为这些药物可能影响血液中的抗痫药物浓度。服抗痫药者应定期就诊,以便进行可能的药物调整并随身携带一个标明患有癫痫和所服药物的提示牌。
许多癫痫患者在发作间期外观和表现正常,可以正常生活。但是,他们必须调整某些习惯或控制自己的行为。有癫痫倾向的人不应喝酒精饮料,大多数国家的法律禁止患者驾车,直至发作完全停止一年以上。
患者家属或朋友应接受训练以便患者发病时可以进行及时救护。尽管有人认为发作时应努力保护患者的舌头,但这种行为弊大于利,并有损坏患者牙齿的可能,患者咬肌收缩时还可不自主地咬伤救护者。救护的重点是扶持患者躺下以免摔伤,解开衣领,头下放置枕头,意识丧失者应把其头转向一侧以利呼吸。除非患者完全清醒、活动正常,不应让其单独离开。
请点击查看相关图表 - 治疗癫痫的药物
大约10%~20%的癫痫患者单纯用药效果不佳,不能防止复发。如果确定某些脑部病损为癫痫的病因,且范围较小,外科切除病灶后可以不再发作。切除连接双侧大脑的神经纤维(胼胝体)有助于治疗多种病因引起的癫痫或异常放电快速传播到脑各部的病人。只有药物无效或不能耐受副作用者才考虑手术。 |
|
